De verdenking op Lyme begint bij het criterium dat je een ‘Erythema Migrans’ (rode kring op de plaats van de beet) moet hebben (gehad), terwijl er niet bij iedereen een kring ontstaat. Heb je die niet gehad, wordt er vaak niet meer aan de ziekte van Lyme gedacht. Als er desondanks toch aan de ziekte van Lyme wordt gedacht, worden te vaak niet-accurate testen gebruikt waardoor je vaak bij vals positieve of vals negatieve resultaten uitkomt.
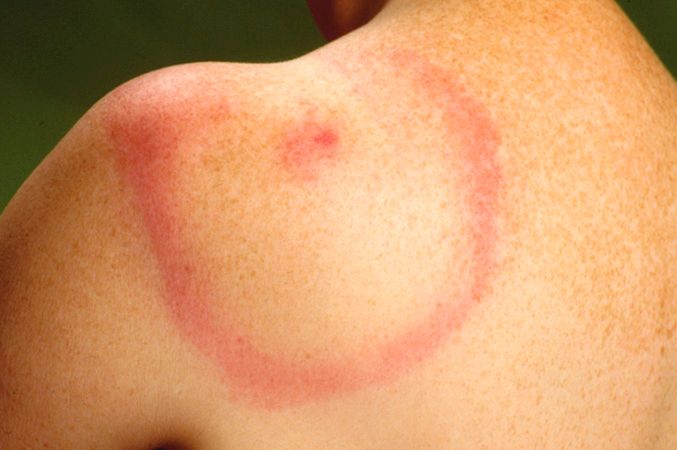
Voorbeeld Erythema Migrans
Reguliere gezondheidszorg
Bij de meeste huisartsen en ziekenhuizen wordt enkel gebruik gemaakt van indirecte testen. Deze gaan op zoek naar antilichamen. Bij deze reguliere testen wordt gebruikt gemaakt van de Elisa test (enzym linked immunosorbent assay) die de IgM (actieve infectie) en IgG (doorgemaakte infectie) titers weergeven. Deze antistoffen zijn vaak bij chronische lymepatiënten niet meer aanwezig waardoor ze vals-negatief zijn en mensen niet behandeld worden.
Indien deze test positief is wordt er ter bevestiging nog een Western Blot test uitgevoerd. Bij deze test worden stroken met antigenen in een testkit geplaatst. Op de plaats van de antigenen van Bb, ontstaan banden. De banden worden weergegeven als bijvoorbeeld P34. De P staat voor proteïne. 34 is het antilichaam tegen ospB (zeer specifiek voor de ziekte van Lyme). Deze test is echter ook niet accuraat.
Het onderzoek van Cerebrospinale vloeistof (ruggenmergvocht) op antilichamen kan een beeld weergeven van de bloed-hersenbarrière, indien er een verhoogde proteïne en albumine concentratie aanwezig is. Deze test biedt echter ook geen zekerheid.
Waarom zijn deze testen niet accuraat genoeg voor de diagnose van de ziekte van Lyme? En welk gevolg heeft dit?
Wanneer je besmet bent met de Borrelia spirocheet hangt het van persoon tot persoon af hoe lang het duurt vooraleer de spirocheten het weefsel volledig zijn binnengedrongen, en dus nauwelijks meer terug te vinden zijn in het bloed. De spirocheten zijn in staat hun antigenen te veranderen en het immuunsysteem te misleiden. Dit maakt dat als de huisarts test op antilichamen, er geen antilichamen meer aanwezig zijn of dat je geen aanmaakt. Dit is het geval bij ‘late stage Lyme’-patiënten en mensen waarbij het immuunsysteem erg verzwakt is. Bij recent besmette personen kan de huisarts ook te vroeg testen, wanneer er nog geen antilichamen zijn aangemaakt. Daarnaast kunnen deze antilichamen ook onderdrukt worden bij antibiotica gebruik waardoor je vals-negatief test. Met als gevolg dat er ook te vroeg gestopt wordt met behandelen.
Belangrijk is te weten dat de Borrelia verschillende ondersoorten heeft. De reguliere testen zijn enkel afgestemd op de Borrelia soort ‘Burgdorferi’ ! Het is dus belangrijk een ervaren Lyme specialist te raadplegen! De diagnose wordt gebaseerd op de ziektegeschiedenis, symptomen en resultaten van onderzoeken. Waaronder bloedtesten, scans, ecg, eeg,… De testen moeten gebruikt worden om de diagnose te bevestigen. Maar vaak wordt de diagnose teniet gedaan als de testen (ten onrechte) negatief zijn. Intracellulaire testen zijn dus alsmaar meer en meer van belang. Ook bij de verdere opvolging van de Lymepatiënt.
De Lyme specialisten
De Lyme specialisten maken ook gebruik van directe testen. Zoals de PCR test (Polymerase Chain reaction). Hierbij wordt gezocht naar DNA van de Borrelia. Dit kan onderzocht worden in synoviale vloeistof, cerebrospinale vloeistof, urine en bloed. Maar kan ook uitgevoerd worden op biopten, EM, slijmvliezen, weefsel,… Helaas kan de PCR test ook vals negatieve resultaten weergeven. Hier is een goede Lyme specialist zich van bewust.
Vandaar dat er ook vaak nog getest wordt via de LTT test. De lymfocyten Transformatie Test. Deze test is weliswaar zoals de Elisa en Western Blot geen directe bepaling van een infectie. Maar in dit geval brengen ze bloed samen met specifieke Borrelia-antigenen (osp A) om een reactie met de T-lymfocyten vast te stellen. Deze hebben een geheugenfunctie indien ze al blootgesteld waren aan de Borrelia. Wat maakt dat deze wel meer betrouwbaar is.
Het principe van de Elispot LTT voor het opsporen van moeilijk detecteerbare infecties is goedgekeurd door de FDA (* uitleg) in 2011 (zoals bij tuberculose). Elk labo moet echter zelf haar testen laten valideren. Voor Augsburg is dat gebeurd. In België is dit (nog) niet het geval. De test wordt dus ook nog niet terugbetaald wat bij sommige verzekeringsmaatschappijen in Duitsland wel al het geval is.
Bij deze test moet ook altijd het Klinisch beeld (symptomen) en de immuniteits-ontstekingswaarden van de patiënt in acht worden genomen om te bepalen of de patiënt aan deze ziekte lijdt. De Lyme specialist maakt gebruik van immunologische markers. Deze specifiekere testen zijn helaas niet gekend door huisartsen. Terwijl de specifiekere immunologische testen net aantonen dat er sprake is van een ernstig onderdrukt immuunsysteem. Aan de hand van deze testen kunnen ze ook een vermoedelijke Borrelia-infectie opsporen.
Zo kunnen CD57 cellen en de C4a waardes een indicatie zijn. Alsook het stadium van de ziekte van Lyme kan hiermee duidelijker worden. CD57 is een soort natural killercel (NK-cel). Als de waardes te laag zijn is er sprake van immuundeficiëntie en chronische infecties. Er worden ook diverse geavanceerde ontstekingswaarden getest zoals de cytokinen die door chronische ontsteking sterk verhoogd zijn. De cytokinen worden ook in verband gebracht met Herxheimer reacties.
Daarnaast zal een Lymespecialist ook vaak de prostaglandine waardes (Pge2) testen. Deze geven aan wanneer er sprake is van erge chronische ontstekingen. Deze markers en hun interpretatie zijn echter nog volop in evolutie.
*FDA: De Food and Drug Administration is het agentschap van de federale overheid van de VS, dat de kwaliteit van het voedsel en de medicijnen in brede zin controleert. Het controleert ook de behandeling van bloed, medische producten en cosmetica.
